De wervelkolom is een uniek biokinematisch systeem; het kan lasten dragen zonder schade aan te richten, maar net als elke andere structuur verslijt het na verloop van tijd. Op jonge leeftijd wordt een stabiele toestand gehandhaafd dankzij het snelle regeneratieve vermogen, maar na 50 jaar vervaagt hun aanbod geleidelijk, wat leidt tot de vorming van osteochondrose.
Osteochondrose is de meest voorkomende degeneratieve-dystrofische pathologie van de wervelkolom, die zich naarmate deze vordert, uitbreidt naar nabijgelegen structuren van het wervelkolomsegment.
Ontwikkelingstheorieën
De etiologie van osteochondrose is onbekend. Momenteel bestaande theorieën over de ontwikkeling van deze ziekte:
- Metabolisch.Veranderingen in het metabolisme van de wervelschijf als gevolg van uitdroging (de hoeveelheid water op jonge leeftijd is 88%, met de leeftijd neemt het watergehalte af tot 60%).
- Vasculair.Veranderingen in de wervelkolomcirculatie (treedt op op volwassen leeftijd, maar eerdere ontwikkeling is mogelijk als gevolg van verwondingen, stofwisselingsstoornissen, infecties).
Deze theorieën worden soms gecombineerd tot één involutie, die gebaseerd is op een schending van het trofisme, vooral in die weefsels waarin zich geen bloedvaten bevinden. In de kindertijd is er een vasculair netwerk in de tussenwervelschijven, maar na de volledige vorming van de architectuur van de wervelkolom wordt dit netwerk afgesloten door bindweefsel.
- Hormonale theoriecontroversiëler. De hormonale status speelt een bepaalde rol bij de ontwikkeling van osteochondrose, maar het is ongepast om alleen naar de hormoonspiegels te verwijzen. Deze theorie is het meest relevant voor postmenopauzale vrouwen.
- Mechanische theorievertelt over het verband tussen het optreden van osteochondrose en overbelasting van bepaalde delen van de wervelkolom.
- Anomalie theorie- een geïsoleerd geval uit de mechanische theorie. Afwijkingen van de wervellichamen, fusie van de lichamen, niet-fusie van de boog als gevolg van onjuist biomechanisme stimuleren overbelasting van de wervelschijven en veroorzaken vernietiging van botweefsel.
Deze theorieën hebben bestaansrecht, maar geen ervan is universeel. Het is juister om osteochondrose een multifactoriële ziekte te noemen, die wordt gekenmerkt door genetische aanleg en provocerende factoren.
Factoren die bijdragen aan de ontwikkeling van de ziekte
- Zwaartekrachtfactor:voor de wervelkolom is elke niet-fysiologische verplaatsing niets meer dan een trigger voor veel spierreacties.
- Dynamische factor: hoe groter en langer de belasting van de wervelkolom, hoe meer en langer deze onderhevig is aan trauma (personen die vatbaar zijn voor gedwongen langdurige posities; voortdurend tillen van zware voorwerpen).
- Dysmetabolische factor:onvoldoende voeding van de wervelkolom als gevolg van auto-immuunziekten, toxische effecten.
Het is bekend dat het eten van voedsel uit aluminium gerechten leidt tot de ophoping ervan in de botten, wat vervolgens zal bijdragen aan de vorming van osteochondrose. Het eten van voedsel uit gerechten gemaakt van een legering van aluminium en ijzer heeft een negatief effect op het menselijk lichaam. Bij het bereiden van voedsel komen microdeeltjes het maagdarmkanaal binnen, en omdat ze ook lood bevatten, hoopt dit metaal zich op in het lichaam, waarbij de intoxicatie tot uiting komt door neuroosteofibrose (defecte veranderingen in weefsel op de kruising van de pees en de spier).
- Genetische factor.Elke persoon heeft een individueel niveau van flexibiliteit, dat direct correleert met de verhouding van vezels in het bindweefsel (collageen en elastine) en genetisch wordt geërfd. Ondanks al het bovenstaande zijn er normen in de vezelverhouding; afwijkingen leiden tot snellere slijtage van de wervelkolom.
- Biomechanische factor– niet-fysiologische bewegingen in het gewrichtsoppervlak van de wervelkolom. Dit wordt veroorzaakt door spieratrofie (het klinische symptoom is pijn die optreedt bij het buigen en draaien).
- Aseptisch-inflammatoire factor– meestal een snel ontstekingsproces in de tussenwervelschijven. Microdefecten ontstaan in de wervelkolom als gevolg van ondervoeding van de tussenwervelschijf. In deze microdefecten worden gebieden met dood weefsel gevormd.
Symptomen van osteochondrose van de wervelkolom
Het belangrijkste symptoom van osteochondrose is rugpijn, die constant of periodiek kan zijn, pijnlijk of acuut, en meestal intensiveert deze bij plotselinge bewegingen en fysieke activiteit.
Osteochondrose is een veel voorkomende ziekte onder atleten. Het komt voort uit een discrepantie tussen fysiologische vermogens en motorische belastingen, die bijdragen aan microtrauma en slijtage van het ruggengraatweefsel.
De lokalisatie van symptomen hangt grotendeels af van het deel van de wervelkolom waarin het pathologische proces plaatsvindt (cervicaal, thoracaal, lumbosacraal). Als het pathologische proces in verschillende delen is gelokaliseerd, wordt deze aandoening gemengde osteochondrose genoemd.
- pijnlijke pijn in de nek, achterkant van het hoofd, schouders en armen, gevoelloosheid van de vingers, spierzwakte;
- soms hoofdpijn, duizeligheid, vlekken voor de ogen of verminderde gezichtsscherpte.
- vaker nachtelijke pijn in de rug, het hart, de borst, de buik;
- gevoelloosheid en zwakte in de ledematen;
- soms moeite met ademhalen.
- periodieke, pijnlijke pijn in de onderrug, uitstralend naar het heiligbeen, benen (afhankelijk van bewegingen);
- tintelingen in de benen.
de pijn is stabiel of verspreidt zich naar alle delen van de wervelkolom.
- migraine;
- vegetatieve-vasculaire dystonie;
- arteriële hypertensie.
- pathologieën van interne organen;
- intercostale neuralgie.
compressiemyelopathie (compressie van het ruggenmerg door verschillende neoplasmata).
alle complicaties die mogelijk zijn bij cervicale, thoracale, lumbosacrale osteochondrose.
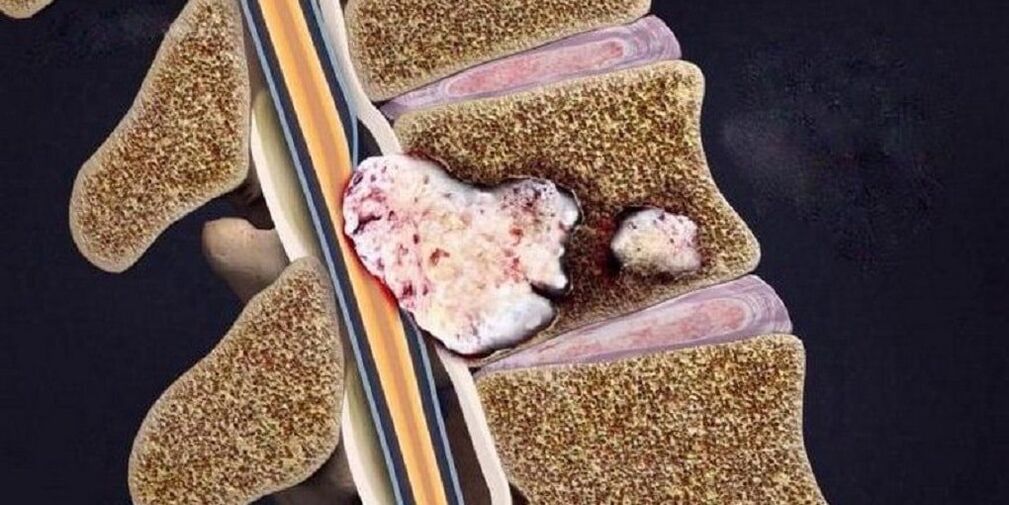
Stadia van osteochondrose
- Tussenwervelschijven verliezen elasticiteit en flexibiliteit.
- Fysiologische lordose rechttrekken.
- Pathologische mobiliteit en subluxaties van de wervels.
- Verminderde hoogte van de tussenwervelschijven.
Differentiële diagnose
- Acuut myocardinfarct.De pijn concentreert zich in het gebied van het hart en straalt van daaruit uit (verspreidt) naar de nek, onderkaak en arm. De ziekte begint zonder reden of na fysieke activiteit met het optreden van drukpijn die niet geassocieerd is met beweging in de wervelkolom. Na een half uur bereikt de pijn zijn maximum, de persoon ontwikkelt kortademigheid en angst voor de dood. De diagnose wordt bevestigd door een elektrocardiogram (ECG) en markers van myocardiale necrose.
- Subarachnoïdale bloeding(bloeding tussen de arachnoïdale en pia mater van de hersenen). In sommige gevallen kan, als gevolg van het toxische effect van gemorst bloed op de wervelkolomwortels, ernstige pijn in de wervelkolom optreden. Het belangrijkste klinische symptoom is de aanwezigheid van bloed in het hersenvocht.
- Afwijkingen van de wervelkolom.Minimaal onderzoek: radiografie van de schedel en de cervicale wervelkolom in frontale en laterale projecties. De meest voorkomende afwijkingen van de wervelkolom zijn: versmelting van de atlas (de eerste halswervel) met het achterhoofdsbeen, indrukking van de randen van het occipitale foramen in de schedelholte, versmelting van de wervels, veranderingen in de vorm en grootte van de wervelkolom. wervels.
- Cervicale lymfadenitiskan ook gepaard gaan met nekpijn, soms verergerd door buigen en draaien. Het stellen van een diagnose is niet moeilijk: vergrote, pijnlijke lymfeklieren; geschiedenis van frequente keelpijn.
- Multipel myeloom.Pijn in de wervelkolom treedt geleidelijk op, tegen de achtergrond van progressief gewichtsverlies en periodieke koorts. Het belangrijkste laboratoriumteken is eiwit in de urine.
- Tumor of metastasen in de wervelkolom.Bewijs ten gunste van een kwaadaardig neoplasma is: progressief verlies van lichaamsgewicht, laboratoriumveranderingen, evenals echografie van de bronnen van metastase - nieren, longen, maag, schildklier, prostaat.
- Reumatische en infectieus-allergische polyartritisgedifferentieerd door medische geschiedenis, matig verhoogde lichaamstemperatuur en overheersende schade aan grote gewrichten.
- Gemaskeerde depressie. Patiënten 'leggen' niet-bestaande pathologieën op (in deze context symptomen van osteochondrose), een poging om hen de essentie uit te leggen van wat er gebeurt, stuit op een muur van misverstanden. Tekenen van gemaskeerde depressie zijn: verminderde stemming, concentratie en prestaties; slaap- en eetluststoornissen; zelfmoordgedachten en -daden.
- Maagzweer van de maag en twaalfvingerige darm, pancreatitis en cholecystitisworden gediagnosticeerd met behulp van het verband tussen pijn en voedselinname, laboratoriumtests (FGDS, algemene bloedtest, biochemische bloedtest, activiteit van pancreasenzymen, echografisch onderzoek van de buikorganen).
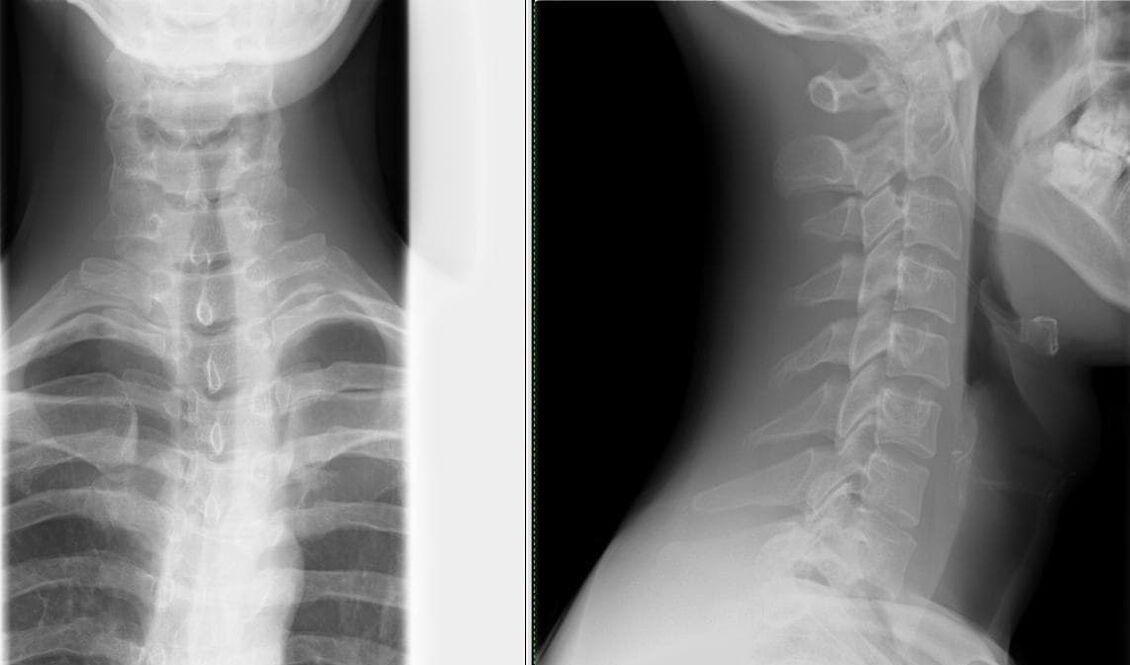
Diagnose van osteochondrose
- Meestal klaagt een patiënt bij een neuroloog, die een anamnese van het leven en de ziekte van de patiënt verzamelt en een neurologisch onderzoek uitvoert. Een neuroloog onderzoekt de wervelkolom op drie manieren (staand, zittend en liggend). Let bij het onderzoeken van de rug speciaal op de houding, de lagere hoeken van de schouderbladen, de toppen van de iliacale botten, de positie van de schoudergordels en de expressie van de rugspieren. Tijdens palpatie worden vervorming, pijn en spierspanning bepaald.
- Bij het stellen van de diagnose osteochondrose is aanvullend overleg met gespecialiseerde specialisten noodzakelijk om pathologieën met vergelijkbare symptomen uit te sluiten (cardioloog, therapeut, reumatoloog).
- Het uitvoeren van verplichte laboratoriumtests (algemene bloedtest, algemeen urineonderzoek, biochemische bloedtest).
- Bevestigende onderzoeken zijn van groot belang:
- radiografie van de wervelkolom in twee projecties– de eenvoudigste methode om veranderingen in de wervelkolom te identificeren (vernauwing van de opening tussen de wervels);
Afhankelijk van de graad zijn er op röntgenfoto’s verschillende veranderingen zichtbaar:
Rang Eerst Seconde Derde Vierde Röntgensignalen Geen radiologische symptomen. Veranderingen in de hoogte van tussenwervelschijven. Uitstulping (uitpuilen in het wervelkanaal) van tussenwervelschijven of zelfs verzakking (verlies). Vorming van osteofyten (marginale botgroei) op het contactpunt van de wervels. - computertomografie (CT) en nucleaire magnetische resonantie (MRI)– niet alleen gebruikt om veranderingen in de wervelkolom te identificeren, maar ook om pathologieën in andere organen te bepalen;
- USDG MAG (echografie-dopplerografie van de belangrijkste slagaders van het hoofd)– echografisch onderzoek van de bloedsomloop van hoofd en nek, waardoor u de mate van veranderingen in de bloedvaten zo vroeg mogelijk kunt diagnosticeren.
- radiografie van de wervelkolom in twee projecties– de eenvoudigste methode om veranderingen in de wervelkolom te identificeren (vernauwing van de opening tussen de wervels);
Welke behandelmethoden zijn er voor osteochondrose?
Drugs therapiemoet strikt individueel en gedifferentieerd zijn, het voorschrijven van medicijnen wordt na diagnose door een arts uitgevoerd.
De belangrijkste geneesmiddelen die worden gebruikt bij de behandeling van osteochondrose:
- Pijnverlichting wordt uitgevoerd met behulp van pijnstillers en niet-steroïde anti-inflammatoire geneesmiddelen (NSAID's). Behandeling met NSAID's moet zo kort mogelijk zijn; 5-7 dagen zijn voldoende om de pijn te verlichten. Als de pijn slecht onder controle is en een constante dosis pijnstillende medicijnen nodig is, kunt u selectieve COX-2-remmers gebruiken.
- Krampstillers verminderen de pijn en verlichten spierspasmen.
- Transcutane methode van pijnverlichting: zalf, waarvan het actieve ingrediënt een NSAID is; verdovende crème; toepassingen met ontstekingsremmende en pijnstillende medicijnen; corticosteroïden worden toegevoegd voor een groter effect.
- Behandeling bedoeld om een ontstoken of samengedrukte zenuw te regenereren en om de microcirculatie van het bloed te verbeteren: B-vitamines, neuroprotectieve medicijnen, nicotinezuur.
- Orale chondroprotectors – glucosamine, chondroïtinesulfaat. Als ze regelmatig worden ingenomen, helpen ze destructieve veranderingen in het kraakbeen tegen te gaan. Chondroprotectors zijn ingebouwd in het raamwerk van kraakbeenweefsel, waardoor de vorming van botmatrix wordt vergroot en gewrichtsvernietiging wordt verminderd. De meest gunstige samenstelling: chondroïtinesulfaat + glucosaminesulfaat + glucosaminehydrochloride + niet-steroïde anti-inflammatoire geneesmiddelen (NSAID's). Deze medicijnen worden gecombineerde chondroprotectors genoemd.
Niet-medicamenteuze behandelmethoden:
Neuroorthopedische maatregelen.Een belangrijk punt bij de behandeling van osteochondrose is het volgen van een rationeel regime van fysieke activiteit. Lang in bed blijven en een minimale hoeveelheid fysieke activiteit doen is niet alleen niet goed voor de wervelkolom, maar leidt ook tot een permanent symptoom: rugpijn.
Therapeutische oefening (fysiotherapie)wordt voorgeschreven als de patiënt in een bevredigende toestand verkeert (vooral tijdens de periode waarin de tekenen van de ziekte afnemen), het belangrijkste doel is het versterken van het spierkorset.
Om vallen te voorkomen, de coördinatie van bewegingen en de werking van het vestibulaire apparaat (relevant voor oudere patiënten) te verbeteren, worden in de oefentherapie balansschijven, platforms en paden gebruikt.
Manuele therapiemet hevige pijn in de nek. Het wordt met bijzondere waakzaamheid en volgens strikte indicaties voorgeschreven. Het belangrijkste doel is het elimineren van pathobiomechanische veranderingen in het bewegingsapparaat. De belangrijkste reden voor het voorschrijven van manuele therapie is pathologische spanning van de paravertebrale spieren. Vergeet een aantal contra-indicaties voor dit type behandeling niet, die relevant zijn voor osteochondrose - massieve osteofyten (pathologische gezwellen op het oppervlak van botweefsel), die zich vormen in de 4e ontwikkelingsfase van deze pathologie.
Fysiotherapeutische procedures in de acute periode:
- echografie;
- fonoforese;
- ultraviolette bestraling;
- impulsieve stromen;
- neuro-elektrische stimulatie.
Fysiotherapeutische procedures in de subacute periode:
- elektroforese;
- magneettherapie.
Massage.Van alle soorten wordt gebruik gemaakt van een oppervlakkige, ontspannende massage met elementen van wrijven. Zodra het pijnsymptoom met behulp van massage wordt verlicht, gaan ze soepel over op intensere elementen van wrijven. Bij het beheersen van de techniek van acupressuur (lokale) massage wordt de voorkeur gegeven aan dit type.
De kwestie van chirurgische ingrepen wordt strikt individueel beslist, afhankelijk van de indicaties en de toestand van de patiënt.

Voorzorgsmaatregelen

- Competente selectie van meubilair (vooral op de werkplek). De werkstoel bestaat uit een vlakke en stevige rugleuning. Het bed is voorzien van een matras van matige hardheid, een kussen van gemiddelde zachtheid (indien mogelijk een orthopedisch matras en kussen).
- Correctie van zicht, houding, beet.
- Rationele schoenenkeuze (vooral belangrijk voor chauffeurs). De maximale hakmaat bedraagt 5 cm.
- Het dragen van een fixeergordel, verband of korset tijdens het werken.
- Correctie van bewegingen: vermijd buigen en draaien, til gewichten op met een rechte rug en benen gebogen op de knieën.
- Verander vaker van lichaamshouding: sta of zit niet te lang.
- Goede voeding: beperk de hoeveelheid zoet, zout, vet en gekruid voedsel. Het gevaarlijkste voedsel voor botten is witte suiker, omdat het calcium uit botweefsel loogt. Het dieet moet fruit, bessen, groenten, eieren, noten, vlees, nieren, lever, vis, peulvruchten en zuivelproducten bevatten.
- Bescherm uzelf tegen plotselinge temperatuurschommelingen; heet water in een bad, sauna, zwembad, enz. is vooral gevaarlijk, omdat het de rugspieren ontspant en zelfs een klein letsel in deze toestand niet wordt gevoeld, maar tot tragische gevolgen leidt voor de wervelkolom, en zelfs in het algemeen voor het bewegingsapparaat.
- Waterprocedures zijn niet alleen een preventieve maatregel, maar ook een therapeutische maatregel. Zwemmen combineert het strekken en ontspannen van de spieren.
- Behandeling van chronische ziekten.
- Actieve en regelmatige vakantie.
Voorbeelden van effectieve oefeningen om cervicale osteochondrose te voorkomen, die direct op de werkplek kunnen worden uitgevoerd:
- zittend op een stoel, vooruitkijkend. De borstel bedekt en ondersteunt de onderkaak. Door weerstand uw hoofd naar voren en naar beneden drukken (spanningsfase); het ontspannen en strekken van de nekspieren, beweeg uw hoofd langzaam naar achteren (ontspanningsfase);
- zittend op een stoel, vooruitkijkend. De rechterhandpalm bevindt zich op de rechterwang. Kantel ons hoofd langzaam naar links, probeer onze linkerschouder met ons oor aan te raken en blijf 3-5 seconden in deze positie. Linkerhandpalm op de linkerwang, en doe hetzelfde respectievelijk met de rechterschouder;
- zittend op een stoel, vooruitkijkend. Handen liggen op je knieën. We kantelen ons hoofd naar rechts, houden het 5-7 seconden vast en keren heel langzaam terug naar de startpositie. Vervolgens kantelen we ons hoofd naar links en doen dienovereenkomstig hetzelfde.
Conclusie
De hoge frequentie en sociale betekenis van osteochondrose bepalen de wetenschappelijke belangstelling voor dit probleem. De ziekte treft niet alleen ouderen, maar komt steeds vaker voor onder jongeren, wat de aandacht trekt van neurologen, neurochirurgen, orthopedisch traumatologen en andere specialisten. Tijdige diagnose en adequate behandeling van deze pathologie zorgen voor sociale aanpassing en kwaliteit van toekomstig leven.












































